WKada je Emma* odlučila pokušati začeti dijete, počela je skidati neke od lijekova na koje se oslanjala u upravljanju svojim Ehlers-Danlosovim sindromom. Složeno stanje koje zahvaća vezivna tkiva ostavilo je 35-godišnjakinju bez mjehura i hranila se preko sonde u tanko crijevo. Ali bilo je nekih lijekova bez kojih nije mogla sigurno. Tada je Emma shvatila da joj nitko ne može sa sigurnošću reći mogu li ti lijekovi naštetiti njezinoj bebi.
“Velika većina informacija koje su dostupne je poput: ‘Koristiti ako nema drugih opcija, nije provedeno istraživanje’. A bez lijekova ću završiti u bolnici, tako da zapravo nemam drugu opciju nego da ih uzmem”, kaže Emma. Zbog nedostatka informacija osjećala je “krivnju i tjeskobu”.
Više od 90 posto lijekova nikada nije testirano u trudnoći, ostavljajući milijune žena diljem svijeta pred nemogućim izborom: otići bez liječenja ili ga uzeti bez sveobuhvatnog uvjeravanja liječnika da je sigurno. Ove godine, u najvećoj promjeni jedne generacije – od skandala s talidomidom iz 1950-ih i 1960-ih – Svjetska zdravstvena organizacija (WHO) počet će raditi sa znanstvenicima, liječnicima i razvijačima lijekova kako bi to promijenili.
Ta tragedija je izvor ove situacije. U 1950-ima, lijek koji nikada nije bio testiran na trudnicama davan je kao lijek za jutarnje mučnine. U to vrijeme znanstvenici nisu znali da lijekovi mogu prijeći s majke na fetus kroz placentu. Bile su potrebne godine da se shvati da uzrokuje ozbiljne urođene mane, uključujući skraćene udove ili nedostatke.
Skandal s talidomidom doveo je do stvaranja sustava praćenja sigurnosti lijekova koji i danas postoji u Ujedinjenom Kraljevstvu, kao i donošenja Zakona o lijekovima iz 1968. Ovaj zakon postavlja stroga pravila o tome kako se lijekovi moraju testirati prije nego što se daju pacijentima. Ali trudnice – čija su iskustva dovela do stvaranja tih sigurnosnih mreža – bile su sustavno isključene iz ispitivanja. Ne iz zlobe, već iz straha, objašnjava Mariana Widmer, znanstvenica za zdravlje majki pri WHO-u.
“Ljudi su se bojali liječiti trudnice od tragedije s talidomidom”, kaže Widmer, a “trudnice se boje liječiti”.
“Ne postoji niti jedna organizacija ili pojedinac koji mogu napraviti ovu promjenu. Ova je promjena ogromna. Za to je potrebno vrijeme”, dodaje ona. “Potrebna nam je suradnja i partnerstva. A to je ono što mi u WHO-u želimo učiniti … okupiti sve ove igrače za stolom i raditi zajedno kako bismo napravili ovu promjenu, to je jedini način da to učinimo.”
Dok je bauk izazivanja doživotnih invaliditeta kod beba doveo do stava da je bolje uopće ne riskirati, ono što je zanemareno bio je rizik izostavljanja trudnica. Oni će imati bolesti koje trebaju liječenje kao i bilo koji drugi dio populacije. Trenutačno je primaljama i liječnicima često prepušten težak razgovor s njima – da bi možda trebali lijekove kako bi oni i njihova beba bili zdravi, ali “trebaju znati da ovaj lijek nikada nije testiran na trudnicama”, kaže Widmer, što znači da ne možemo biti sigurni u njihove učinke.
Nakon smrtonosnog krvarenja, sljedeća najčešća kategorija smrti majki u svijetu su kronične bolesti, uključujući srčana oboljenja, dijabetes i epilepsiju. “Trudnice još uvijek umiru od stanja koja se inače mogu spriječiti kod drugih”, kaže ona.
Emma je itekako svjesna ove “kvake 22”. Jedan od njezinih lijekova, nabilon, sintetička je verzija spoja THC koji se nalazi u kanabisu. Uzima ga za nemilosrdnu mučninu i povraćanje.
“Prije nego što sam imao [nabilone]Bio sam u bolnici svakih nekoliko tjedana jer su mi trebale IV zamjene i elektrolita. Stoga se smatra sigurnijim da ostanem na njima jer znamo što će se dogoditi ako to ne učinim. A to je vjerojatno opasnije.”
Zbog nedostatka randomiziranih ispitivanja, većina dokaza o upotrebi THC-a tijekom trudnoće dolazi od rekreativnih konzumenata kanabisa za koje je također vjerojatnije da će pušiti cigarete i piti alkohol – što je poznato kao rizik za fetus – što čini podatke “besmislenim”, rečeno je Emmi.
Slično tome, prestanak uzimanja opijatskih lijekova protiv bolova mogao bi dovesti do povećanja njezine boli do razina koje bi je mogle dovesti u opasnost od gubitka trudnoće, rečeno joj je. “To je stalno vaganje što je opasnije, a što nije opasnije, i stvarno je, jako teško donijeti tu prosudbu”, kaže ona.
Tim WHO-a planira izraditi popis osnovnih lijekova za najčešće kronične bolesti. Oni će dati informacije za ljude koji testiraju lijekove, usmjeravajući ih kako sigurno uključiti trudnice. Sljedeći je korak potaknuti razvojne programere lijekova da ovom radu daju prioritet, djelomično razgovorom s regulatorima o brzom praćenju lijekova nakon testiranja.
Nismo na istom mjestu kao što smo bili prije nekih 70 godina kada se Thalidomide počeo nuditi za jutarnje mučnine, objašnjava Widmer. Znanstvenici mnogo bolje razumiju kako sigurno i temeljito testirati lijekove, a ispitivanja su strogo regulirana.
“Imamo sredstva da znamo kako to ispravno učiniti kako bismo osigurali da je žena sigurna i da je beba sigurna”, kaže ona.
To uključuje testiranje lijekova najprije u stanicama u petrijevoj zdjelici i na životinjama, zatim na zdravim ljudima koji nisu trudni, nakon čega slijede ljudi koji nisu trudni sa zdravstvenim problemima. “To je korak po korak. Nije da ćemo ići izravno na trudnice koje će biti uključene u klinička ispitivanja”, kaže Widmer.
Ispitivanja lijekova posebno su kontrolirana i pomno praćena okruženja, što olakšava otkrivanje problema nego što je to slučaj u općoj populaciji.
Doktorica Teesta Dey desetljeće je radila na porođaju u NHS-u, a sada se savjetuje o globalnom zdravlju, no na taj posao ju je navelo to što je i sama postala nova mama.
Dok je sa svojim sada 15-mjesečnim djetetom prolazila kroz kompliciranu trudnoću, iznenadilo ju je koliko je bilo teško shvatiti koje lijekove smije, a koje ne smije uzimati. Oznake su bile nejasne ili kontradiktorne. “To me je dovelo u pravu nedoumicu jer nisam znala: mogu li ga koristiti? Je li sigurno za mene? Je li sigurno za moju bebu? I to mi je kao majci stavilo veliki teret da donesem tu odluku.”
Kad je dr. Dey nedavno govorila na konferenciji Birth Trauma Association kojom je predsjedala ministrica zdravlja žena, barunica Gillian Merron, čula je bezbrojne priče od žena koje nisu znale mogu li se liječiti za sve, od ekstremnih trudničkih mučnina do srčanih oboljenja. “Dakle, stvarnost onoga što se događa je da će ga ljudi uzimati nenavedeno”, što “svežava taj teret na žene koje donose taj izbor”, dok su pružatelji zdravstvenih usluga prisiljeni reći “ne znam”.
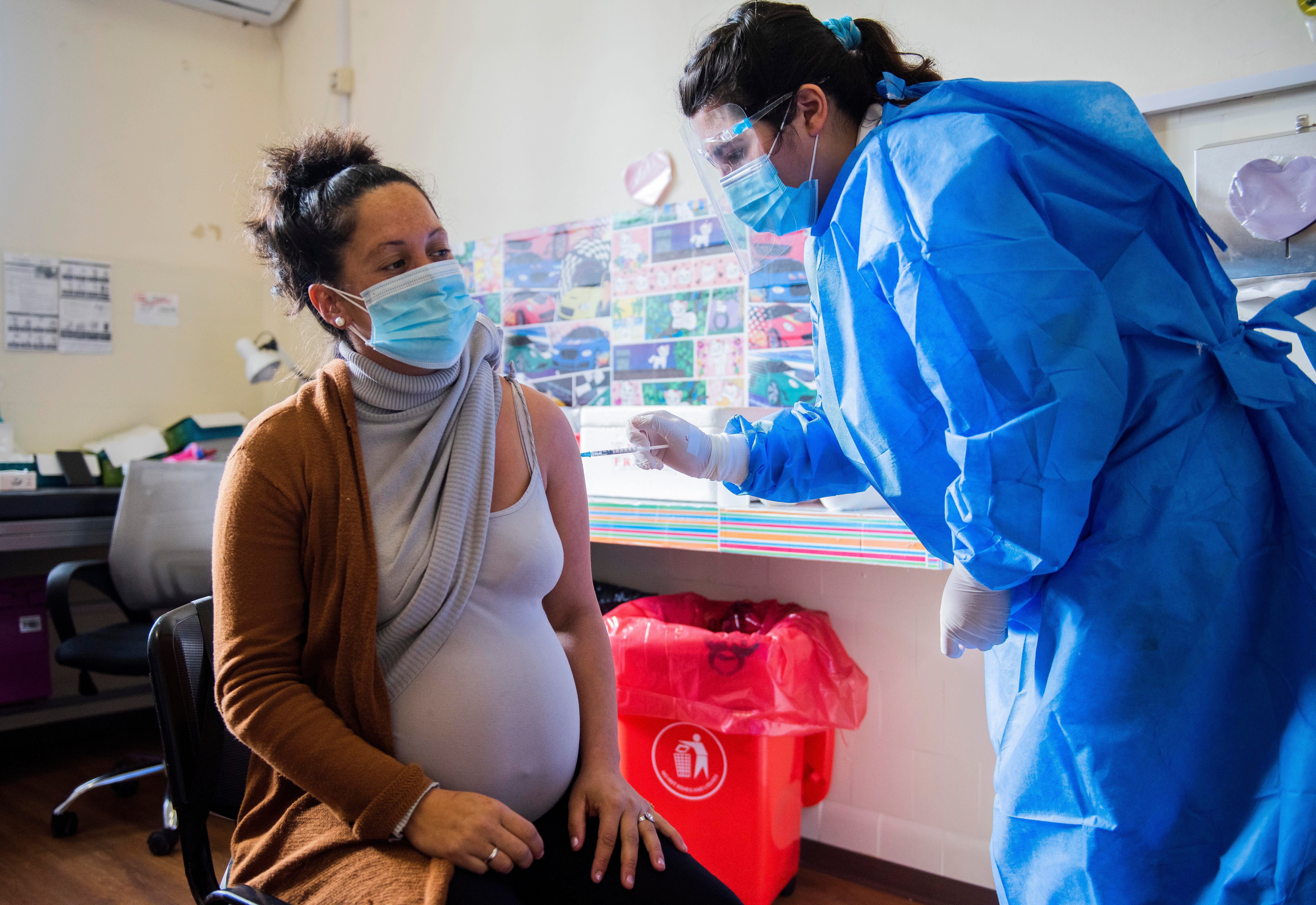
“Ekstrapoliramo to iz muškog spola [and non-pregnant] modeli koji su pokazali da je siguran i učinkovit”, kaže ona. “Ali znamo da je stanje trudnoće vrlo različito. Čak se i volumen vaše cirkulirajuće krvi poveća za 40 posto.” Testiranje lijeka na svim skupinama koje bi ga mogle koristiti, s druge strane, dalo bi nam pouzdanije informacije o tome kako sigurno liječiti ljude.
“Mislim da se ponekad puno fokusiramo na rizik… ali nikada ne razmišljamo o tome koje su prednosti ovdje”, dodaje dr. Dey. “Promjena našeg načina razmišljanja doista je važna.”
Dobar primjer je, kaže ona, ono što se dogodilo tijekom pandemije Covida, kada 75 posto studija o cjepivima nije uključivalo trudnice i dojilje.
“Iz podataka također znamo da je to bila populacija žena koje su imale najlošije ishode, koje su bile najviše u bolnici, koje su bile najviše opterećene ovom bolešću. No, njih nisu uključili u studiju”, kaže dr. Dey. Budući da je toliko ljudi primilo cjepivo u kratkom vremenu – uključujući one koje možda nisu znale da su trudne – ubrzo je postalo jasno da je cjepivo doista sigurno. Ali nedostatak ranih informacija posijao je nepovjerenje.
“Ne želim da sve trudnice, žene bez obzira na stanje, sudjeluju”, naglašava Widmer, već da potencijalne učinke na trudnice treba razmotriti od “nulte točke” kada netko odluči razviti lijek koji bi ženi mogao koristiti tijekom trudnoće.
Ovakva promjena dogodila se i prije, u lijekovima za djecu. Do prije otprilike 20 godina djeca su općenito bila isključena iz ispitivanja, a ako su im trebali dati lijekove, tretirana su kao male odrasle osobe u svrhu doziranja – unatoč tome što su fiziološki različiti.
Godine 2007. Europska unija usvojila je propis da farmaceutske tvrtke žele da njihovi proizvodi budu licencirani za djecu, moraju ih testirati na djeci. Sada je rutina da se to radi tamo gdje je sigurno. “To je nešto što bih voljela raditi s trudnoćom”, kaže Widmer.
Skup alata WHO-a za znanstvenike i pacijente trebao bi biti lansiran u proljeće.
Dr. Dey smatra da to nije samo pitanje sigurnosti, već pitanje izbora. Kritična je prema “paternalističkom modelu koji je pao u kojem su žene aktivno isključene, a da im se uopće ne pruži prilika da sudjeluju u suđenju”.
Trudnice su sposobne razumjeti rizike i same donijeti odluku hoće li sudjelovati u ispitivanju, kaže ona – nešto što Emma kaže da bi razmislila da im se pruži prilika.
Umjesto toga, dr. Dey kaže: “Oduzeli smo tu autonomiju i kontrolu.”
*Ime je promijenjeno
Ovaj je članak nastao u sklopu časopisa The Independent Ponovno promišljanje globalne pomoći projekt